La chirurgie orthognathique vise à corriger les malformations des mâchoires.
Ces malformations peuvent être congénitales (dès la naissance comme dans certaines maladies), héréditaires (dans certaines familles), liées à des troubles de la croissance (ce qui est le plus fréquent) ou liées à un traumatisme.
Une consultation avec un chirurgien maxillo-facial comprenant un bilan facial complet avec des radiographies, des moulages dentaires ainsi que des photos permet de faire le diagnostic et de choisir quelle mâchoire il faut opérer. Parfois, il faut opérer les deux, il s’agit alors d’une chirurgie bimaxillaire.
La majeure partie du temps, les patients sont pris en charge par les orthodontistes au préalable qui préparent les arcades dentaires à l’intervention afin d’aligner les dents. Après l’intervention, il y a une durée de cicatrisation de 1 mois et demi à 2 mois à la suite de laquelle l’orthodontiste peut reprendre et terminer le traitement.
Est-ce que l’orthodontie peut prévenir les dysmorphoses et éviter la chirurgie ?
Oui, mais pas dans tous les cas.
Une prise en charge orthopédique précoce d’une dysmorphose, en période de croissance, associée à une normalisation des fonctions ventilatoires (respiration), de la mastication, de la déglutition et de la posture de la langue doit-être mise en oeuvre pour tenter de traiter la dysmorphose et prévenir une aggravation de celle-ci, et donc éviter le recours en fin de croissance à un geste chirurgical.
Mais pour certains patients (prédispositions crâniennes, hérédités familiales, croissance terminée, gravité des symptômes), la meilleure prise en charge de leur malocclusion sera nécessairement orthodontico-chirurgicale pour espérer un résultat stable, fonctionnel et sans compromis esthétique.
Quelles peuvent être les conséquences des anomalies de l’occlusion dentaire ?
-Problèmes de mastication
– Difficultés de la parole ou de la déglutition
– Douleurs et craquements des articulations temporo-mandibulaires
– Traumatismes dentaires par mauvais engrènement ou traumatisme du palais par les dents
– Syndrome des apnées obstructives du sommeil, ronflements
– Retentissement esthétique
En quoi consiste la chirurgie orthognathique ?
Il s’agit d’une chirurgie conventionnelle et très fréquemment réalisée qui se déroule au cours d’une hospitalisation dont la durée est variable (hospitalisation de jour ou durée allant de 1 à 4 nuits). Elle se fait sous anesthésie générale. Elle consiste à mobiliser les mâchoires et à les repositionner dans la bonne position avec un bon engrènement dentaire. Pour maintenir cette position, le chirurgien met en place des mini-plaques qui sont vissées. Ces plaques sont en titane.
Pour quelles raisons la chirurgie orthognathique peut-elle être associée à une intervention sur le menton ?
Un geste chirurgical sur le menton est très fréquent. Il s’agit d’une “génioplastie”. Il est souvent associé aux ostéotomies faciales afin de permettre une bonne compétence labiale, c’est à dire le fait que les lèvres se touchent au repos sans effort de contracture musculaire. C’est donc une chirurgie fonctionnelle mais qui a un retentissement morphologique car elle permet aussi d’harmoniser le profil en permettant de projeter le menton ou au contraire de le reculer.
Ce geste peut aussi être réalisé seul pour corriger la position du menton s’il n’y a pas d’anomalie des mâchoires associées.

Pour quelles raisons la chirurgie orthognathique peut-elle être précédée d’une chirurgie de distraction de la mâchoire du haut (distraction maxillaire) ?
En temps normal, l’arcade dentaire de la mâchoire du haut est plus large et circonscrit l’arcade dentaire de la mâchoire du bas.
Dans certains cas, la mâchoire du haut est trop étroite et nécessite d’être élargie. On fait donc ce que l’on appelle une disjonction ou distraction inter-maxillaire.
L’orthodontiste doit placer au préalable un appareil au palais que l’on appelle le disjoncteur. L’intervention est courte (environ une heure) et est suivie d’un élargissement progressif du maxillaire dans les semaines qui suivent.
Est-ce une chirurgie douloureuse ?
La chirurgie des mâchoires, aussi impressionnante soit elle, n’est pas réputée pour être douloureuse. Les patients se plaignent surtout d’une gène dans les suites précoces de l’intervention. Cependant, personne n’est égal face à la douleur et certains patients nécessitent plus de traitements antalgiques que d’autres.
Pourquoi faut-il porter des élastiques ?
La durée moyenne pour obtenir une consolidation des mâchoires est de 6 semaines (durée de la consolidation osseuse). Pendant cette durée, le positionnement des mâchoires reste mobile malgré les plaques d’ostéosynthèses. Il est donc nécessaire de mettre des élastiques entre la mâchoire du haut et celle du bas afin de faire une “contention”.
Les élastiques sont mis et retirés avec une pince. Les durées de blocages sont variables et vous seront données par le chirurgien.
Au début, le maniement de la pince pour mettre en place les élastiques est un peu difficile mais au bout de quelques minutes d’entrainement cela devient plus aisé.
Une recommandation importante : ne vous baignez jamais avec les élastiques.
Une complication fréquente, la baisse de sensibilité de la lèvre inférieure :
La perte de sensibilité de la lèvre inférieure et du menton est uniquement due à l’intervention sur la mâchoire du bas (mandibule). En effet, une branche du nerf trijumeau, qui est le nerf qui donne la sensibilité de la face, circule dans la mandibule. Il s’agit d’un nerf sensitif donc il n’y a aucune atteinte de la motricité, vous pouvez bouger les lèvres normalement ce qui fait que cela ne se voit pas.
Lors de l’intervention, la mandibule est séparée en deux le long de ce nerf. Il est donc mobilisé dans tous les cas, même de façon très modérée, ce qui explique la quasi-systématique perte de sensibilité plus ou moins complète de la lèvre et du menton. Celle-ci revient en quelques semaines ou quelques mois, elle est souvent précédée de sensation de picotement.
Quelle sont les règles pour l’alimentation ?
Le principe de l’alimentation après une chirurgie des mâchoires est d’être molle. Il ne faut pas avoir à mâcher sinon vous allez forcer sur les plaques qui maintiennent les os dans la bonne position. L’alimentation est dans les premiers jours liquide, en raison de la difficulté à ouvrir la bouche. Elle s’épaissit petit à petit tout en restant molle. Tout ce qui a été passé au mixeur peut être mangé.
Une perte de poids est fréquente après l’intervention. Elle doit restée modérée. Dans certains cas votre médecin peut vous prescrire des compléments nutritionnels mais c’est surtout vous qui devez vous faire une alimentation riche, surtout en protéine.
Quels sont les soins buccaux à faire après l’intervention ?
Immédiatement après l’intervention, les lèvres sont gonflées et les gencives sont sensibles, surtout au niveau des cicatrices. Les soins sont donc difficiles, mais ils sont quand même possibles. Un brossage des dents n’intéressant que les dents de devant suivi d’un bain de bouche dilué peut être fait après chaque repas. Petit à petit, ces soins deviennent plus faciles et vous pouvez brosser les dents du fond. L’utilisation d’un jet dentaire peut être très efficace pour maintenir une bonne hygiène buccale. Il est nécessaire de retirer les élastiques pour faire les soins de bouche.
Est-ce qu’il faut retirer les plaques après l’intervention ?
Cette question est à discuter avec votre chirurgien. Dans la plupart des cas, les patients gardent leurs plaques si elles sont bien tolérées (70% des cas). En effet, elles sont en titane qui est un matériau qui ne cause pas d’allergie et qui est très bien toléré par l’organisme. Elles sont trop petites pour faire sonner les portiques d’aéroport donc il n’est pas nécessaire d’avoir un certificat de porteur de materiel métallique comme pour les patients qui ont un pacemaker par exemple.
On peut être amené à les retirer si elles sont senties par le patient de façon désagréable ou si elles sont à l’origine de problèmes (infections, déplacement). L’intervention est réalisée sous anesthésie locale en consultation ou sous anesthésie générale en hospitalisation de jour. Les suites opératoires sont simples (légers oedèmes, gencives sensibles quelques jours).
Il est préférable de faire retirer les plaques sans trop attendre si c’est votre choix car plus on s’éloigne de la date de la chirurgie plus elles s’intègrent dans l’os des mâchoires et plus il est difficile de les enlever. Un délai d’un an après la chirurgie semble raisonnable.
A partir de quel moment peut-on reprendre le sport après l’intervention ?
En théorie, la consolidation des os est faite en 6 semaines après l’intervention (il en est de même pour les autres os de l’organisme). Cependant, avant de reprendre un sport à risque de traumatisme facial, il est souvent recommandé d’attendre 3 mois après l’intervention. Certains sports non traumatisant tels que la course à pied peuvent être repris un mois après l’intervention.
Quelles sont les complications de la chirurgie orthognathique ?
La chirurgie orthognathique est une chirurgie sûre et bien réglée qui n’engendre peu ou pas de complications en comparaison autres types de chirurgie (chirurgie orthopédique, digestive, gynécologique…). Cependant, aussi rares soient elles, les complications doivent être connues des patients devant subir ce genre d’interventions.
Les risques à court terme :
– hématome
– oedème facial (gonflement)
– infections
– troubles de la sensibilité labio-mentonnière (très fréquent)
– limitation de l’ouverture de bouche
Les risques à moyen terme :
– infections
– troubles de la sensibilité labio-mentonnière (fréquent)
– déplacement de la nouvelle position des mâchoires
Les risques à long terme :
– douleurs ou mobilité des plaques
– récidives de la dysmorphose
– troubles de la sensibilité labio-mentonnière
Qu’est-ce qu’une classe 1, 2 ou 3 ?
La classification des rapports entre la mandibule (mâchoire du bas) et le maxillaire (mâchoire du haut) est la classification de Ballard qui permet d’établir un diagnostic sur la malposition des mâchoires. Elle définit les classes 1, 2 et 3.
La classe 1 : le maxillaire et la mandibule sont bien positionnés l’un par rapport à l’autre
La classe 2 : la mandibule est située en arrière du maxillaire soit parce que le maxillaire est trop en avant soit parce que la mandibule est trop en arrière
La classe 3 : la mandibule est placée en avant du maxillaire soit parce que le maxillaire est trop en arrière soit parce que la mandibule est trop en avant
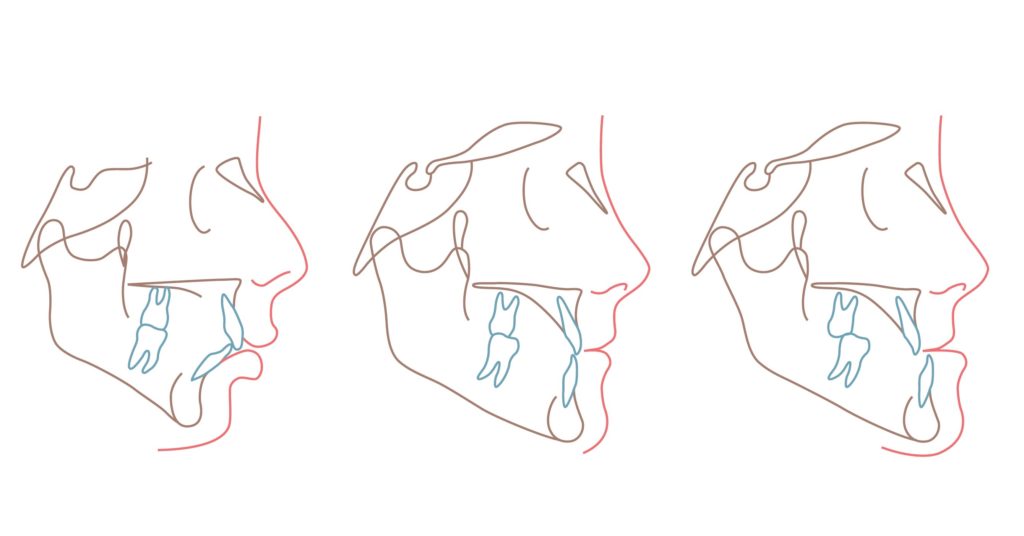
De gauche à droite : profil de classe II, profil de classe I, profil de classe III
